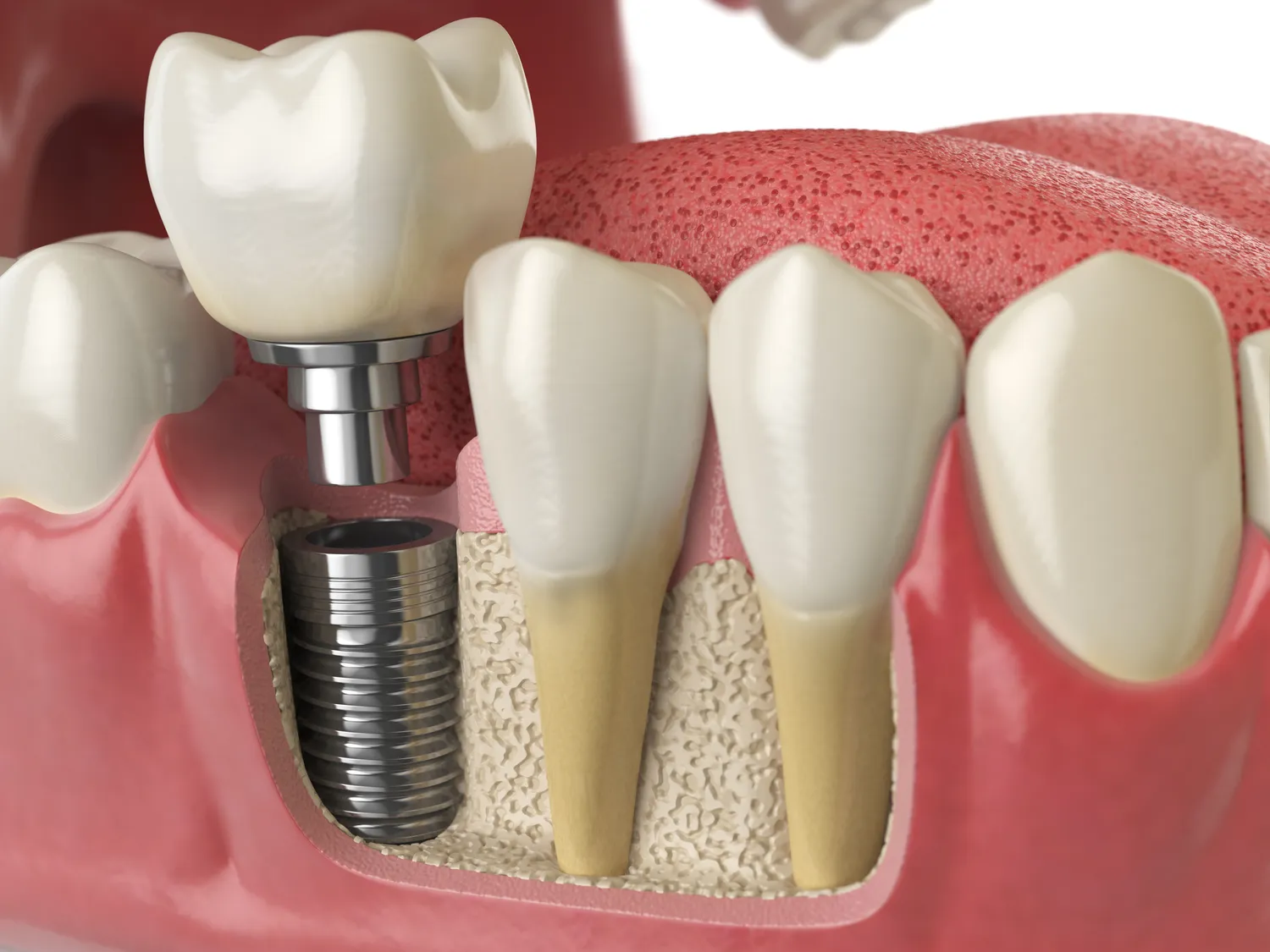
Leczenie kanałowe, znane również jako endodoncja, jest procedurą ratującą ząb, która ma na celu usunięcie zainfekowanej lub martwej miazgi z wnętrza zęba. Wiele osób zastanawia się, kiedy ten zabieg może być już nieskuteczny, a ząb skazany na usunięcie. Zrozumienie czynników decydujących o powodzeniu endodoncji jest kluczowe dla podjęcia właściwych decyzji terapeutycznych. Wbrew pozorom, nie zawsze jest to kwestia oczywista, a ostateczna ocena należy do doświadczonego stomatologa.
Istnieje szereg sytuacji, w których rokowania dla leczenia kanałowego mogą być znacznie obniżone. Dotyczą one zarówno stanu samego zęba, jak i jego otoczenia. Kluczowe jest wczesne rozpoznanie problemu i podjęcie odpowiednich kroków, zanim dojdzie do nieodwracalnych zmian. Zaniedbanie objawów, takich jak silny ból, obrzęk czy obecność przetoki ropnej, może prowadzić do sytuacji, w której nawet najbardziej zaawansowane metody leczenia endodontycznego okażą się nieskuteczne.
Decyzja o podjęciu leczenia kanałowego zawsze powinna być poprzedzona szczegółową diagnostyką. Obejmuje ona badanie kliniczne, wywiad z pacjentem oraz analizę zdjęć rentgenowskich, często w postaci pantomografii lub tomografii komputerowej. Te narzędzia pozwalają ocenić stopień zaawansowania zmian zapalnych, stan kości wokół korzenia zęba oraz jego anatomię, która może stanowić wyzwanie podczas zabiegu. W niektórych przypadkach, mimo pozornie niewielkich problemów, stan zapalny może być tak rozległy, że jego opanowanie staje się niemożliwe.
Czynniki wskazujące na zbyt zaawansowane zmiany dla leczenia endodontycznego
Istnieje kilka kluczowych czynników, które mogą sugerować, że leczenie kanałowe nie przyniesie oczekiwanych rezultatów lub jest już zbyt późno na jego przeprowadzenie. Jednym z najważniejszych jest rozległość zmian zapalnych w tkankach otaczających korzeń zęba. Kiedy proces zapalny obejmuje znaczną część kości wyrostka zębodołowego, a zmiany są długotrwałe i doprowadziły do znacznej resorpcji (zaniku) kości, rokowania dla leczenia endodontycznego stają się bardzo niepewne. W takich przypadkach nawet udane udrożnienie i wypełnienie kanałów korzeniowych może nie doprowadzić do regeneracji tkanki kostnej i stabilizacji zęba.
Kolejnym istotnym aspektem jest stan samego zęba. Pęknięcie korzenia, szczególnie w jego dolnej części, często stanowi bezwzględne przeciwwskazanie do leczenia endodontycznego. Uszkodzenie takie może prowadzić do przeciekania bakterii do tkanki kostnej i postępującego zapalenia przyzębia, którego nie da się wyleczyć zachowawczo. Podobnie, rozległe ubytki próchnicowe, które osłabiły strukturę korony zęba, mogą sprawić, że odbudowa po leczeniu kanałowym będzie niemożliwa lub niezwykle trudna, a sam ząb będzie podatny na złamanie.
Niebagatelne znaczenie ma również obecność objawów wskazujących na zaawansowane zmiany patologiczne. Długotrwała przetoka ropna, czyli kanał łączący zmianę zapalną przy wierzchołku korzenia z jamą ustną, często świadczy o przewlekłym procesie zapalnym, który mógł doprowadzić do rozległych zmian w kości. Ciągły, pulsujący ból, nasilający się przy nagryzaniu, a także ruchomość zęba, która nie jest związana z chorobami przyzębia, mogą sygnalizować poważne problemy, w tym ropień okołowierzchołkowy lub torbiel kostną, których leczenie może być skomplikowane lub niemożliwe.
- Rozległe zmiany zapalne w kości wokół korzenia zęba.
- Pęknięcie korzenia zęba, zwłaszcza w jego dolnej części.
- Znaczne osłabienie struktury korony zęba przez próchnicę lub wcześniejsze leczenie.
- Obecność długotrwałej przetoki ropnej przy wierzchołku korzenia.
- Silny, pulsujący ból zęba, nasilający się przy nagryzaniu.
- Znaczna ruchomość zęba niezwiązana z chorobami przyzębia.
- Obecność dużych torbieli lub ropni okołowierzchołkowych widocznych na zdjęciach RTG.
Czy zaawansowane zmiany przyzębia dyskwalifikują z leczenia kanałowego?
Zaawansowane choroby przyzębia, takie jak paradontoza w stadium krytycznym, stanowią istotny czynnik ryzyka dla powodzenia leczenia kanałowego. W takich przypadkach tkanki podtrzymujące ząb, czyli kość i dziąsła, są znacząco zniszczone. Ząb, który jest już rozchwiany i ma odsłonięte szyjki korzeniowe, nawet po skutecznym leczeniu endodontycznym, może nie odzyskać swojej stabilności. Leczenie kanałowe ma na celu przede wszystkim usunięcie infekcji z wnętrza zęba i jego zamknięcie, ale nie jest w stanie odbudować utraconej tkanki kostnej czy przywrócić prawidłowego stanu dziąseł.
W sytuacji, gdy oprócz problemów endodontycznych występuje również zaawansowana paradontoza, stomatolog musi rozważyć kompleksowe podejście. Czasami, nawet jeśli leczenie kanałowe jest technicznie możliwe, jego efekt może być krótkotrwały z powodu braku odpowiedniego wsparcia kostnego i tkankowego. W takich przypadkach, priorytetem może stać się leczenie periodontologiczne, które ma na celu zatrzymanie postępu choroby przyzębia i, jeśli to możliwe, regenerację utraconych tkanek. Dopiero po ustabilizowaniu stanu przyzębia można rozważać ewentualne leczenie endodontyczne, często w połączeniu z procedurami chirurgii periodontologicznej lub implantologii.
Istotne jest, aby nie mylić problemów przyzębia z zapaleniem tkanek okołowierzchołkowych, które jest bezpośrednim skutkiem infekcji w kanałach korzeniowych. Choroby przyzębia dotyczą głównie tkanek otaczających ząb na całej jego długości, podczas gdy zapalenie okołowierzchołkowe koncentruje się w okolicy wierzchołka korzenia. Jednakże, w zaawansowanych przypadkach, oba procesy mogą współistnieć, komplikując diagnostykę i leczenie. Jeśli ruchomość zęba jest spowodowana głównie utratą kości przyzębnej, leczenie kanałowe może nie przynieść znaczącej poprawy w stabilności zęba, a nawet pogorszyć jego stan, jeśli nie zostanie wykonane prawidłowo.
Kiedy ból zęba sugeruje brak nadziei na leczenie kanałowe?
Ból zęba jest zazwyczaj pierwszym i najbardziej dokuczliwym objawem, który skłania pacjentów do wizyty u stomatologa. Jednak nie każdy ból oznacza, że leczenie kanałowe jest już nieskuteczne lub wręcz niemożliwe. Wiele zależy od charakteru bólu, jego intensywności, czasu trwania oraz czynników, które go nasilają lub łagodzą. Istnieją jednak pewne sygnały bólowe, które mogą wskazywać na bardzo zaawansowane zmiany patologiczne, gdzie szanse na powodzenie endodoncji są minimalne.
Silny, pulsujący ból, który nie ustępuje samoistnie i nasila się przy nagryzaniu, jest często oznaką ostrego stanu zapalnego w obrębie miazgi zęba lub tkanek okołowierzchołkowych. Jeśli ból jest przewlekły, uporczywy i towarzyszy mu obrzęk dziąsła lub policzka, może to świadczyć o rozwoju ropnia okołowierzchołkowego. W takich sytuacjach, nawet jeśli miazga zęba jest martwa, infekcja mogła już spowodować nieodwracalne uszkodzenia kości wokół korzenia. Długotrwały ucisk ropy na tkanki kostne może prowadzić do ich znacznej destrukcji, co znacząco obniża rokowania dla leczenia kanałowego.
Innym niepokojącym sygnałem jest ból pojawiający się przy nagryzaniu lub opukiwaniu zęba, który jest bardzo ostry i promieniujący. Może to świadczyć o zapaleniu ozębnej, czyli tkanki otaczającej korzeń zęba, które często towarzyszy martwicy miazgi i infekcji bakteryjnej. Jeśli zapalenie jest bardzo rozległe i obejmuje znaczną część powierzchni korzenia, a na zdjęciu rentgenowskim widoczna jest duża zmiana zapalna wokół wierzchołka, leczenie kanałowe może być trudne do przeprowadzenia i jego skuteczność może być ograniczona. W skrajnych przypadkach, gdy kość uległa znacznemu zniszczeniu, ząb może stać się tak niestabilny, że nawet udane leczenie endodontyczne nie zapobiegnie jego utracie.
Warto również zwrócić uwagę na brak reakcji na bodźce zimna lub ciepła. Chociaż początkowo brak reakcji na zimno może sugerować martwicę miazgi, która jest wskazaniem do leczenia kanałowego, to jeśli jednocześnie występuje silny, spontaniczny ból, może to oznaczać, że proces zapalny jest już poza miazgą i obejmuje tkanki okołowierzchołkowe. Brak bólu przy zimnie, ale silny ból przy nagryzaniu, może sugerować zaawansowane zmiany okołowierzchołkowe, gdzie leczenie kanałowe może być już nieskuteczne.
Kiedy struktura zęba uniemożliwia skuteczne leczenie kanałowe?
Anatomia zęba i stopień jego uszkodzenia odgrywają kluczową rolę w ocenie możliwości przeprowadzenia leczenia kanałowego. Istnieją pewne strukturalne wady lub uszkodzenia, które mogą sprawić, że nawet najlepszy endodonta będzie miał trudności z uzyskaniem pozytywnego wyniku terapii. Zrozumienie tych czynników jest ważne, aby pacjent miał realistyczne oczekiwania co do leczenia.
Jednym z najpoważniejszych problemów jest pęknięcie korzenia zęba. Pęknięcia mogą mieć różny przebieg i głębokość. Pęknięcia pionowe, które biegną wzdłuż korzenia, często prowadzą do rozchwiania zęba i utraty jego stabilności. Takie uszkodzenie uniemożliwia skuteczne uszczelnienie systemu kanałowego i może prowadzić do stałego przedostawania się bakterii do kości, powodując przewlekłe stany zapalne. W przypadku pęknięcia korzenia, ekstrakcja zęba jest zazwyczaj jedynym rozwiązaniem.
Innym wyzwaniem są zęby z nietypową anatomią korzeni. Dotyczy to zwłaszcza zębów wielokorzeniowych, takich jak trzonowce, które mogą posiadać mocno zakrzywione kanały, dodatkowe odnogi kanałowe lub kanały zrośnięte. W takich przypadkach, nawet przy użyciu nowoczesnych narzędzi, takich jak mikroskop zabiegowy i endometr, istnieje ryzyko, że nie wszystkie kanały zostaną w pełni oczyszczone i wypełnione. Pozostawienie choćby niewielkiego fragmentu zakażonej tkanki może prowadzić do niepowodzenia leczenia i konieczności powtórzenia procedury lub ekstrakcji zęba.
Znaczące osłabienie struktury korony zęba również może stanowić problem. Jeśli ząb został znacząco osłabiony przez rozległe ubytki próchnicowe, duże wypełnienia amalgamatowe lub wcześniejsze zabiegi stomatologiczne, może być podatny na złamanie podczas leczenia kanałowego. Po zakończeniu endodoncji, ząb pozbawiony żywej miazgi staje się bardziej kruchy. W przypadku, gdy korona zęba jest już mocno zniszczona, konieczne może być zastosowanie specjalnych technik wzmacniających lub odbudowa protetyczna, co zwiększa koszty i komplikuje proces leczenia. Czasami, jeśli odbudowa zęba jest niemożliwa lub nieopłacalna, lekarz może zalecić ekstrakcję.
- Pęknięcia korzenia zęba, zwłaszcza pionowe.
- Silnie zakrzywione lub skoagulowane kanały korzeniowe.
- Dodatkowe, trudnodostępne kanały korzeniowe.
- Znaczna utrata tkanki zęba w wyniku próchnicy lub wcześniejszych zabiegów.
- Obecność starych, nieszczelnych wypełnień kanałowych, które wymagają ponownego leczenia.
- Perforacje korzenia zęba, czyli przebicia ściany kanału.
Kiedy leczenie kanałowe jest już nieskuteczne i wymaga ekstrakcji zęba?
Decyzja o ekstrakcji zęba, mimo możliwości przeprowadzenia leczenia kanałowego, jest zawsze ostatecznością. Jednak istnieją sytuacje, w których nawet najbardziej zaawansowane techniki endodontyczne nie przyniosą oczekiwanego rezultatu, a dalsze próby ratowania zęba mogą być nieopłacalne lub wręcz szkodliwe. W takich przypadkach, usunięcie zęba jest jedynym rozsądnym rozwiązaniem, które pozwala uniknąć dalszych komplikacji i bólu.
Jednym z głównych powodów, dla których leczenie kanałowe okazuje się nieskuteczne, jest obecność nieprawidłowych struktur anatomicznych w systemie korzeniowym. Mowa tu o dodatkowych, tzw. akcesoryjnych kanałach, które nie zostały wykryte i oczyszczone podczas pierwotnego leczenia. Jeśli w takich kanałach pozostaną bakterie, mogą one powodować przewlekłe zapalenie tkanek okołowierzchołkowych, które nie podda się leczeniu. Podobnie, złożone podziały kanałów korzeniowych lub ich rozgałęzienia mogą być trudne do pełnego wypełnienia, co stwarza ryzyko nawrotu infekcji.
Kolejnym wskazaniem do ekstrakcji jest niepowodzenie ponownego leczenia kanałowego (reendo). Jeśli po pierwszym leczeniu kanałowym lub jego ponowieniu, zmiany zapalne w tkankach okołowierzchołkowych nie ustępują, a wręcz nasilają się, należy rozważyć inne opcje. Długotrwałe zapalenie kości wokół korzenia może doprowadzić do jej znacznej utraty, co uniemożliwia prawidłowe gojenie i stabilizację zęba. W takich przypadkach, nawet jeśli uda się oczyścić kanały, nie ma gwarancji, że kość wokół korzenia się zregeneruje.
Bardzo ważnym czynnikiem jest również stan przyzębia. Jeśli ząb, który wymaga leczenia kanałowego, jest już mocno rozchwiany z powodu zaawansowanej paradontozy, jego dalsze ratowanie może być bezzasadne. Nawet jeśli leczenie endodontyczne zakończy się sukcesem, ząb bez odpowiedniego wsparcia kostnego i dziąseł może pozostać niestabilny, a jego funkcja żucia ograniczona. W takich sytuacjach, lepszym rozwiązaniem może być ekstrakcja i rozważenie implantacji lub zastosowania protezy.
Wreszcie, nie można zapominać o kosztach i czasie związanym z leczeniem endodontycznym, zwłaszcza jeśli wymaga ono powtórzenia lub procedur chirurgicznych. Czasami, szczególnie w przypadku zębów o wątpliwym rokowaniu, ekstrakcja może być bardziej ekonomicznym i szybszym rozwiązaniem, które pozwoli na natychmiastowe wdrożenie leczenia protetycznego lub implantologicznego.
Kiedy leczenie kanałowe jest niemożliwe ze względu na stan ogólny pacjenta?
Chociaż problemy z samym zębem są najczęstszym powodem, dla którego leczenie kanałowe może okazać się nieskuteczne lub niemożliwe, nie można zapominać o wpływie ogólnego stanu zdrowia pacjenta na rokowania. Pewne schorzenia ogólnoustrojowe lub przyjmowane leki mogą znacząco utrudnić przeprowadzenie zabiegu, pogorszyć jego efekty lub zwiększyć ryzyko powikłań.
Pacjenci z poważnymi chorobami serca, zwłaszcza z wadami zastawek, wymagają szczególnej ostrożności. Infekcja bakteryjna, która zawsze istnieje ryzyko podczas zabiegów stomatologicznych, może stanowić zagrożenie dla ich zdrowia, prowadząc do bakteryjnego zapalenia wsierdzia. W takich przypadkach, stomatolog może zalecić antybiotykoterapię profilaktyczną przed leczeniem kanałowym, a w niektórych sytuacjach, jeśli ryzyko jest zbyt wysokie, może nawet zrezygnować z procedury na rzecz ekstrakcji.
Osoby cierpiące na cukrzycę, szczególnie tę źle kontrolowaną, mają obniżoną zdolność regeneracji tkanek i zwiększoną podatność na infekcje. Proces gojenia po leczeniu kanałowym może być u nich wydłużony, a ryzyko rozwoju powikłań, takich jak ropnie, znacznie wyższe. W takich przypadkach, lekarz stomatolog musi ściśle współpracować z lekarzem prowadzącym pacjenta, aby zapewnić optymalne warunki do przeprowadzenia zabiegu i zminimalizować ryzyko.
Niektóre choroby autoimmunologiczne, takie jak zespół Sjögrena, mogą prowadzić do znacznego ograniczenia produkcji śliny. Suchość w jamie ustnej (kserostomia) sprzyja rozwojowi próchnicy i chorób przyzębia, co może komplikować leczenie endodontyczne i wpływać na jego długoterminowe powodzenie. Ponadto, pacjenci przyjmujący leki immunosupresyjne, np. po przeszczepach narządów, również są bardziej narażeni na infekcje, co wymaga szczególnej uwagi podczas zabiegów stomatologicznych.
W przypadkach, gdy pacjent przyjmuje leki przeciwzakrzepowe, konieczne może być skonsultowanie się z lekarzem prowadzącym w celu czasowego zmodyfikowania dawki leku przed zabiegiem, aby zminimalizować ryzyko krwawienia. Warto również pamiętać, że niektóre terapie onkologiczne, jak chemioterapia czy radioterapia w obrębie głowy i szyi, mogą znacząco osłabić tkanki jamy ustnej i szczęki, co może wpływać na możliwość przeprowadzenia leczenia kanałowego i jego rokowania.
Przegląd sytuacji gdy leczenie kanałowe jest niemożliwe do przeprowadzenia
Podjęcie decyzji o tym, kiedy jest za późno na leczenie kanałowe, wymaga wszechstronnej analizy stanu zęba, jego otoczenia oraz ogólnego stanu zdrowia pacjenta. Istnieje szereg sytuacji, w których procedury endodontyczne mogą okazać się niemożliwe do przeprowadzenia lub ich skuteczność będzie tak niska, że racjonalnym rozwiązaniem staje się ekstrakcja zęba. Kluczowe jest, aby taka decyzja była podejmowana przez doświadczonego lekarza stomatologa, po dokładnej diagnostyce.
Jednym z najczęstszych powodów, dla których leczenie kanałowe jest niemożliwe, jest zaawansowane pęknięcie korzenia zęba. Takie uszkodzenie, zwłaszcza jeśli jest głębokie i obejmuje znaczną część korzenia, uniemożliwia prawidłowe odbudowanie i uszczelnienie systemu korzeniowego. Pęknięty korzeń staje się bramą dla bakterii do tkanki kostnej, prowadząc do przewlekłych stanów zapalnych i utraty stabilności zęba. W takich przypadkach, ekstrakcja jest zazwyczaj jedynym rozwiązaniem.
Kolejnym istotnym czynnikiem jest nieprawidłowa anatomia systemu kanałowego, która nie pozwala na jego pełne oczyszczenie i wypełnienie. Dotyczy to zwłaszcza zębów z bardzo zakrzywionymi lub zrośniętymi kanałami, perforacjami korzenia, lub gdy kanały są całkowicie zablokowane przez materiał wypełniający lub tkankę kostną. W takich sytuacjach, mimo zastosowania nowoczesnych technik, istnieje wysokie ryzyko pozostawienia niedoleczonych obszarów, co może prowadzić do niepowodzenia terapii.
Bardzo rozległe zmiany zapalne w tkankach okołowierzchołkowych, widoczne na zdjęciach radiologicznych jako duże torbiele lub ropnie, również mogą stanowić przeciwwskazanie do leczenia kanałowego. Jeśli proces zapalny doprowadził do znacznego zniszczenia kości wokół korzenia, regeneracja może być utrudniona, a ząb może stracić swoje podparcie. W takich przypadkach, czasem konieczne jest połączenie leczenia endodontycznego z zabiegiem resekcji wierzchołka korzenia lub nawet ekstrakcją.
Nie należy również zapominać o czynnikach związanych z ogólnym stanem zdrowia pacjenta. Poważne choroby ogólnoustrojowe, takie jak niekontrolowana cukrzyca, choroby serca czy obniżona odporność, mogą znacząco wpłynąć na rokowania po leczeniu kanałowym, zwiększając ryzyko powikłań i utrudniając proces gojenia. W takich sytuacjach, lekarz stomatolog, w porozumieniu z lekarzem prowadzącym, może podjąć decyzję o rezygnacji z leczenia kanałowego na rzecz ekstrakcji.
Wreszcie, w przypadku zębów, które są już mocno osłabione przez rozległą próchnicę, poprzednie leczenie lub urazy, a także gdy występuje zaawansowana choroba przyzębia, dalsze próby ratowania zęba mogą być nieopłacalne. Jeśli odbudowa zęba po leczeniu kanałowym jest niemożliwa lub nie gwarantuje przywrócenia jego pełnej funkcji, ekstrakcja może okazać się lepszym rozwiązaniem.