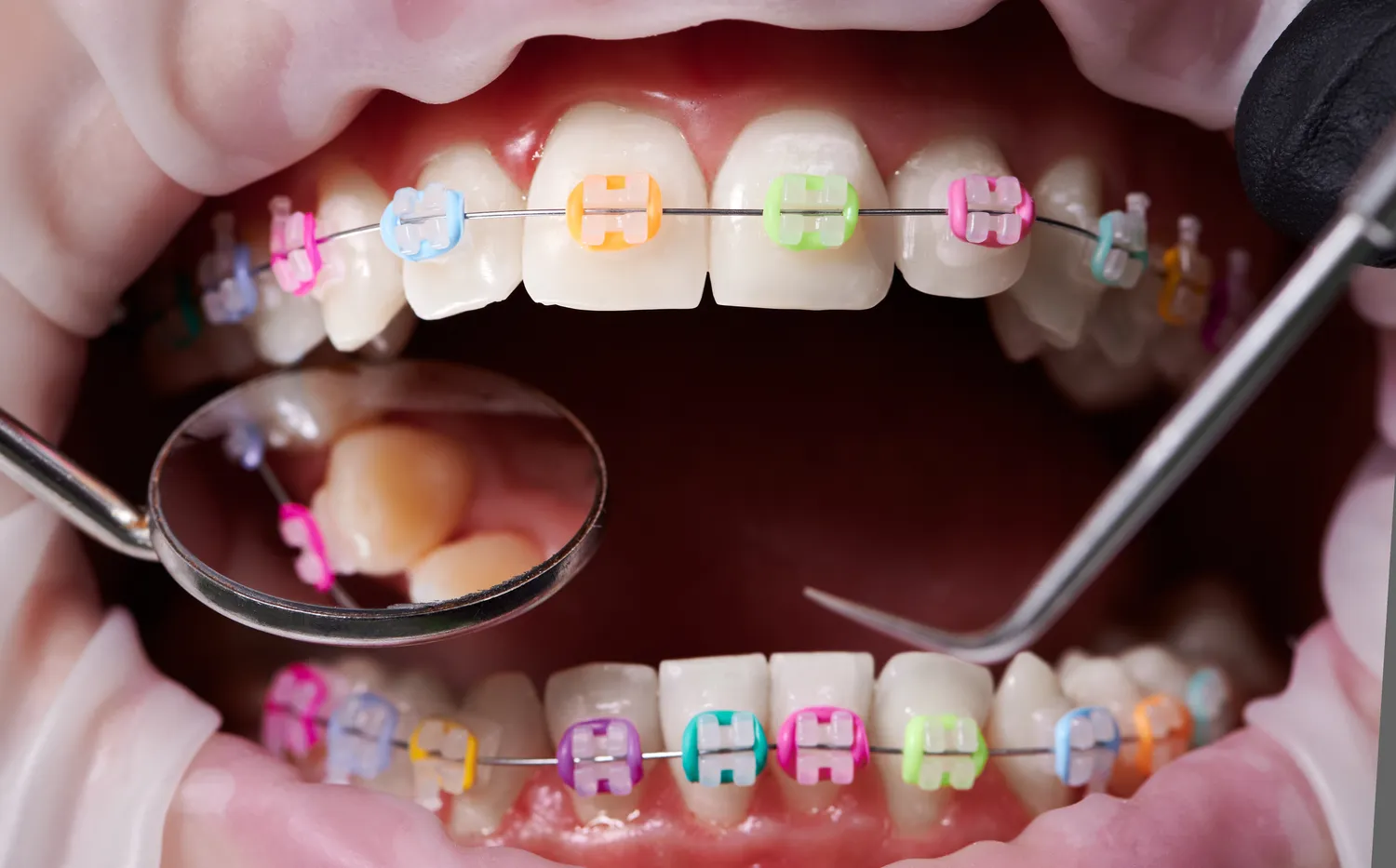
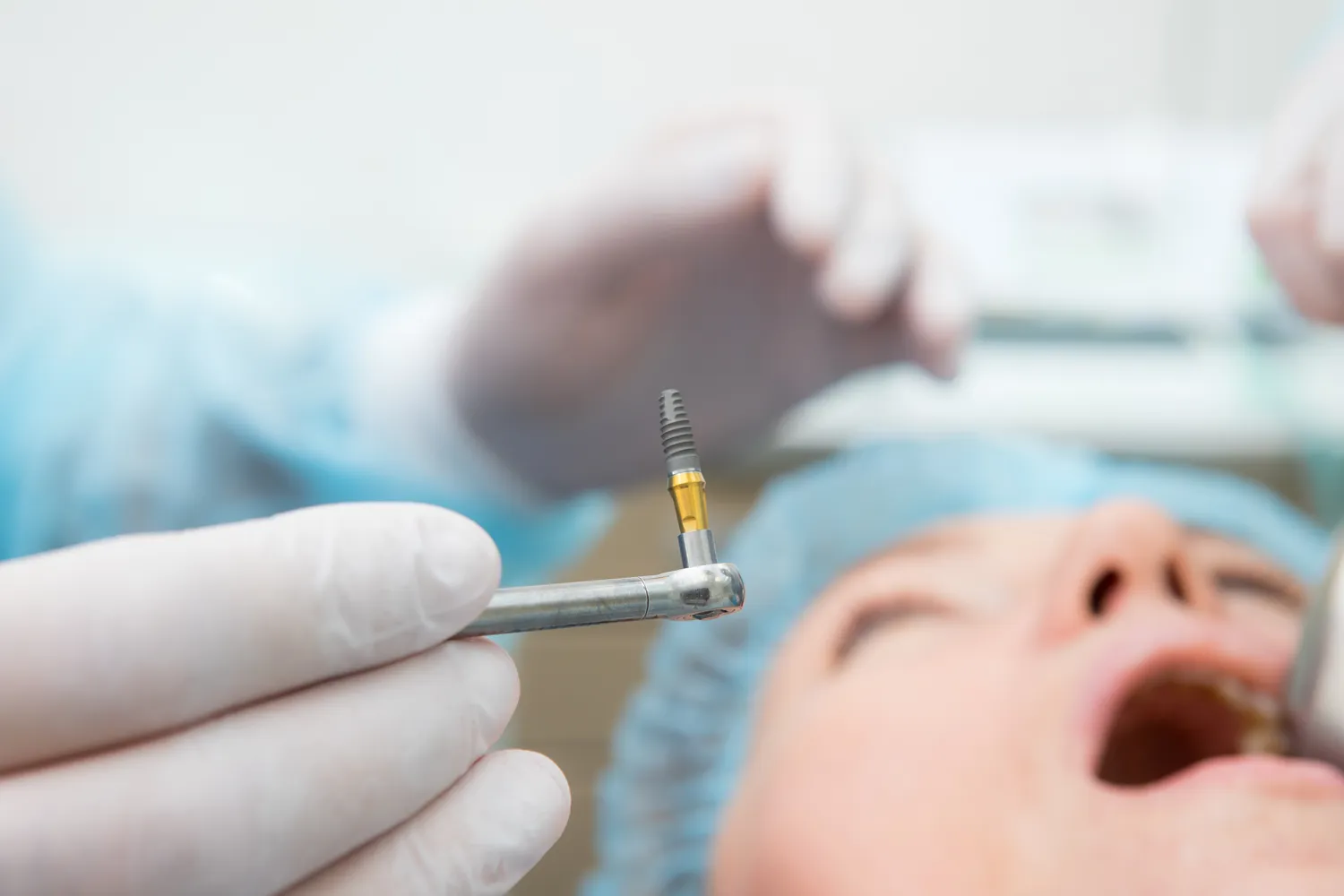
Decyzja o wszczepieniu implantów stomatologicznych to krok w stronę odzyskania pełnej funkcjonalności i estetyki uśmiechu. Proces ten, choć zazwyczaj bezpieczny i skuteczny, nie jest pozbawiony potencjalnych ryzyk, które należy rozważyć przed jego podjęciem. Kluczowe jest zrozumienie, że implanty przeciwwskazania mogą dotyczyć zarówno stanu zdrowia pacjenta, jak i jego nawyków życiowych. Dokładna diagnostyka i szczera rozmowa z lekarzem dentystą to fundament, który pozwoli ocenić, czy implantacja jest dla Ciebie odpowiednim rozwiązaniem.
Przed podjęciem ostatecznej decyzji o leczeniu implantologicznym, niezbędna jest kompleksowa analiza stanu zdrowia jamy ustnej oraz ogólnego stanu organizmu. Lekarz dentysta, przeprowadzając szczegółowy wywiad medyczny, zwraca uwagę na wszelkie choroby przewlekłe, przyjmowane leki, alergie oraz wcześniejsze doświadczenia z zabiegami chirurgicznymi. Celem jest stworzenie pełnego obrazu pacjenta, który pozwoli na zminimalizowanie ryzyka powikłań i zapewnienie jak najlepszych rezultatów leczenia. Pamiętaj, że wiedza o potencjalnych przeciwwskazaniach jest pierwszym krokiem do bezpiecznego przeprowadzenia procedury.
Niektóre schorzenia mogą stanowić względne lub bezwzględne przeciwwskazania do zabiegu implantacji. Do najczęściej wymienianych należą choroby ogólnoustrojowe, które mogą wpływać na proces gojenia i integracji implantu z kością. Niekontrolowana cukrzyca, choroby serca, zaburzenia krzepnięcia krwi, osteoporoza czy aktywna choroba nowotworowa to stany, które wymagają szczególnej ostrożności. W takich przypadkach, decyzja o wszczepieniu implantów jest podejmowana indywidualnie, po konsultacji z lekarzem specjalistą i ocenie potencjalnego ryzyka w stosunku do korzyści. Niekiedy konieczne jest uzyskanie zgody lekarza prowadzącego lub wprowadzenie odpowiednich modyfikacji w planie leczenia.
Ważnym aspektem jest również stan higieny jamy ustnej. Zaniedbania w tym zakresie mogą znacząco zwiększyć ryzyko infekcji i niepowodzenia zabiegu. Przed przystąpieniem do implantacji, niezbędne jest doprowadzenie jamy ustnej do optymalnego stanu zdrowia. Obejmuje to wyleczenie wszystkich istniejących stanów zapalnych, próchnicy oraz profesjonalne oczyszczenie zębów z kamienia i osadu. Pacjent powinien również zostać szczegółowo poinstruowany o prawidłowych technikach higieny, które są kluczowe dla długoterminowego sukcesu leczenia implantologicznego.
Kiedy implanty zębowe są niewskazane szczególne sytuacje zdrowotne
Istnieje szereg sytuacji zdrowotnych, w których wszczepienie implantów stomatologicznych może być odroczone lub całkowicie wykluczone. Kluczową rolę odgrywa tutaj indywidualna ocena stanu pacjenta przez zespół medyczny. Niektóre choroby przewlekłe, jeśli nie są odpowiednio kontrolowane, mogą stanowić poważne ryzyko dla powodzenia zabiegu. Przykładem jest niekontrolowana cukrzyca, która znacząco obniża zdolność organizmu do regeneracji i zwiększa podatność na infekcje. W takich przypadkach, stabilizacja poziomu cukru we krwi jest warunkiem koniecznym przed rozważeniem implantacji.
Choroby układu immunologicznego, takie jak toczeń rumieniowaty układowy czy reumatoidalne zapalenie stawów, mogą wpływać na proces gojenia i zwiększać ryzyko odrzucenia implantu. Pacjenci przyjmujący leki immunosupresyjne, na przykład po przeszczepach narządów, również należą do grupy ryzyka. W takich sytuacjach, decyzja o implantacji powinna być poprzedzona konsultacją z lekarzem reumatologiem lub immunologiem, który oceni potencjalne korzyści i zagrożenia.
Problemy z krzepliwością krwi, niezależnie od przyczyny, stanowią istotne przeciwwskazanie do zabiegów chirurgicznych, w tym implantacji. Pacjenci z hemofilią lub przyjmujący leki przeciwzakrzepowe (np. warfarynę, acenokumarol) wymagają szczególnej uwagi. W niektórych przypadkach, po konsultacji z hematologiem, możliwe jest czasowe zmodyfikowanie terapii lub zastosowanie specjalnych technik chirurgicznych, jednak ryzyko krwawienia pozostaje podwyższone.
Choroby nowotworowe, szczególnie te leczone chemioterapią lub radioterapią w okolicy jamy ustnej, mogą wpływać na kondycję kości i tkanek miękkich, co utrudnia integrację implantu. W przypadku pacjentów po leczeniu onkologicznym, decyzja o implantacji jest podejmowana po uzyskaniu zgody onkologa i ocenie aktualnego stanu zdrowia. Niekiedy konieczne jest odczekanie odpowiedniego okresu po zakończeniu terapii.
Nadużywanie alkoholu i palenie tytoniu to czynniki, które znacząco negatywnie wpływają na proces gojenia i powodzenie leczenia implantologicznego. Nikotyna powoduje zwężenie naczyń krwionośnych, co prowadzi do niedotlenienia tkanek i utrudnia ich regenerację. Alkohol, spożywany w nadmiernych ilościach, osłabia układ odpornościowy i zwiększa ryzyko infekcji. W przypadku tych nałogów, lekarz zdecydowanie zaleci ich ograniczenie lub całkowite zaprzestanie przed i po zabiegu.
Implanty przeciwwskazania związane ze stanem kości szczęki
Jakość i ilość tkanki kostnej w miejscu planowanej implantacji stanowią kluczowy czynnik decydujący o sukcesie leczenia. Nawet najlepszy implant nie będzie stabilny, jeśli nie uzyska odpowiedniego zespolenia z kością. W przypadku niedostatecznej ilości kości, wszczepienie implantu może być niemożliwe bez wcześniejszego przeprowadzenia zabiegów regeneracyjnych, takich jak podniesienie dna zatoki szczękowej (sinus lift) lub sterowana regeneracja kości (GBR). Te procedury mają na celu odbudowę utraconej tkanki kostnej, co umożliwia późniejsze bezpieczne umieszczenie implantu.
Stany zapalne kości, takie jak zapalenie szpiku kostnego czy obecność ropni, stanowią bezwzględne przeciwwskazanie do implantacji. Przed przystąpieniem do zabiegu, konieczne jest całkowite wyleczenie wszelkich ognisk infekcji w obrębie kości szczęki. W przeciwnym razie, istnieje bardzo wysokie ryzyko rozprzestrzenienia się infekcji na obszar implantu, co może prowadzić do jego utraty i poważnych komplikacji.
Choroby zwyrodnieniowe kości, na przykład postępująca osteoporoza, mogą osłabiać strukturę kostną i utrudniać jej integrację z implantem. W takich przypadkach, lekarz może zlecić dodatkowe badania, takie jak densytometria, aby ocenić gęstość kości. W zależności od wyników i ogólnego stanu pacjenta, leczenie implantologiczne może wymagać modyfikacji lub być odroczone do czasu poprawy kondycji tkanki kostnej.
Utrata kości związana z chorobami przyzębia jest kolejnym istotnym czynnikiem. Zaawansowane stadia paradontozy prowadzą do znacznego zaniku kości wyrostka zębodołowego, co może uniemożliwić stabilne osadzenie implantu. Zanim dojdzie do implantacji, konieczne jest wyleczenie choroby przyzębia i, w miarę możliwości, regeneracja utraconej tkanki kostnej. Bez odpowiedniego przygotowania, ryzyko utraty implantu z powodu postępującej choroby przyzębia jest bardzo wysokie.
Ważne jest również uwzględnienie wcześniejszych zabiegów chirurgicznych w obrębie szczęki. Jeśli pacjent przeszedł rozległe resekcje kości, np. z powodu nowotworów lub urazów, może występować niedobór tkanki kostnej, który wymaga specjalistycznego podejścia. Ocena radiologiczna, w tym tomografia komputerowa, jest niezbędna do dokładnego zaplanowania procedury w takich skomplikowanych przypadkach.
Implanty przeciwwskazania w kontekście schorzeń jamy ustnej
Zdrowie całej jamy ustnej ma bezpośredni wpływ na powodzenie leczenia implantologicznego. Istnieją pewne schorzenia, które mogą stanowić przeszkodę dla bezpiecznego i skutecznego wszczepienia implantu. Jednym z najczęstszych problemów są aktywne stany zapalne w obrębie jamy ustnej. Obejmuje to zaawansowaną próchnicę, ropnie okołowierzchołkowe, zapalenie ozębnej czy czynne stany zapalne dziąseł i przyzębia. Nieleczone infekcje bakteryjne mogą łatwo przenieść się na miejsce wszczepienia implantu, prowadząc do jego utraty i poważnych powikłań.
Choroby przyzębia, zwłaszcza w zaawansowanym stadium, są jednym z najistotniejszych przeciwwskazań do implantacji. Utrata tkanki kostnej i zapalenie tkanek otaczających zęby prowadzą do niestabilności zębów, a w konsekwencji mogą uniemożliwić stabilne osadzenie implantu. Zanim pacjent zostanie zakwalifikowany do leczenia implantologicznego, musi przejść kompleksowe leczenie periodontologiczne i osiągnąć stabilną remisję choroby przyzębia. Niezbędna jest również doskonała higiena jamy ustnej.
Niektóre choroby błony śluzowej jamy ustnej, takie jak liszaj płaski, mogą wpływać na proces gojenia i zwiększać ryzyko powikłań. W przypadku stwierdzenia takich schorzeń, decyzja o implantacji powinna być poprzedzona konsultacją z lekarzem stomatologiem specjalizującym się w chorobach błony śluzowej. Czasami konieczne jest leczenie tych schorzeń przed przystąpieniem do implantacji.
Nieprawidłowy zgryz, bruksizm (zgrzytanie zębami) czy parafunkcje narządu żucia mogą stanowić względne przeciwwskazanie. Nadmierne obciążenia mechaniczne na implantach mogą prowadzić do ich uszkodzenia lub utraty. W takich przypadkach, przed implantacją może być konieczne zastosowanie odpowiednich aparatów ochronnych, takich jak szyny zgryzowe, lub przeprowadzenie terapii mającej na celu skorygowanie nieprawidłowych nawyków.
Niewłaściwa higiena jamy ustnej jest częstym czynnikiem ryzyka niepowodzenia leczenia implantologicznego. Pacjenci, którzy nie są w stanie lub nie chcą utrzymywać wysokiego poziomu higieny, są narażeni na rozwój peri-implantitis, czyli zapalenia tkanek wokół implantu, które może prowadzić do jego utraty. Dlatego lekarz musi mieć pewność, że pacjent jest zmotywowany do regularnej i prawidłowej higieny.
Implanty przeciwwskazania związane z przyjmowanymi lekami i terapiami
Niektóre leki i terapie medyczne mogą mieć istotny wpływ na proces gojenia i integracji implantu z kością, stanowiąc tym samym potencjalne przeciwwskazania do implantacji. Pacjenci przyjmujący leki immunosupresyjne, na przykład po transplantacjach narządów lub w leczeniu chorób autoimmunologicznych, znajdują się w grupie podwyższonego ryzyka. Leki te osłabiają odpowiedź immunologiczną organizmu, co może utrudniać prawidłowe gojenie się rany pooperacyjnej i zwiększać podatność na infekcje. Decyzja o implantacji w takich przypadkach jest podejmowana indywidualnie, po konsultacji z lekarzem prowadzącym i ocenie ryzyka.
Leki wpływające na krzepliwość krwi, takie jak warfaryna, acenokumarol, heparyna czy nowsze doustne antykoagulanty (NOAC), wymagają szczególnej uwagi. Zabieg chirurgiczny, jakim jest implantacja, wiąże się z ryzykiem krwawienia. W przypadku pacjentów przyjmujących te leki, konieczna jest ścisła współpraca z lekarzem hematologiem lub kardiologiem w celu oceny ryzyka krwawienia i ewentualnego czasowego zmodyfikowania terapii. Czasami stosuje się specjalne procedury mające na celu minimalizację ryzyka krwawienia.
Bisfosfoniany, leki stosowane w leczeniu osteoporozy i niektórych nowotworów, mogą stanowić przeciwwskazanie do implantacji, szczególnie jeśli były przyjmowane dożylnie. Leki te mogą negatywnie wpływać na metabolizm kostny i zwiększać ryzyko martwicy kości szczęki (osteonekrozy), zwłaszcza w okolicy zabiegu. W przypadku pacjentów przyjmujących bisfosfoniany, konieczna jest szczegółowa ocena ryzyka i konsultacja z lekarzem prowadzącym leczenie.
Terapie przeciwnowotworowe, takie jak chemioterapia czy radioterapia w obrębie głowy i szyi, mogą znacząco osłabić tkanki jamy ustnej i kości, utrudniając gojenie i integrację implantu. W takich przypadkach, implantacja jest zazwyczaj możliwa dopiero po upływie pewnego czasu od zakończenia leczenia, a decyzja jest podejmowana po konsultacji z onkologiem.
Przyjmowanie niektórych leków psychotropowych lub sterydów w długoterminowej terapii również może wpływać na proces gojenia i zwiększać ryzyko powikłań. Wszelkie przyjmowane leki, nawet te dostępne bez recepty, powinny zostać zgłoszone lekarzowi dentyście przed planowanym zabiegiem implantacji. Szczegółowa informacja o historii medycznej pacjenta jest kluczowa dla bezpiecznego przeprowadzenia procedury.
Implanty przeciwwskazania związane z nawykami i stylem życia pacjenta
Nawyki i styl życia pacjenta odgrywają znaczącą rolę w powodzeniu leczenia implantologicznego. Niektóre z nich mogą stanowić względne lub nawet bezwzględne przeciwwskazania, które należy rozważyć przed podjęciem decyzji o implantacji. Palenie tytoniu jest jednym z najczęściej wymienianych czynników ryzyka. Nikotyna powoduje zwężenie naczyń krwionośnych, co znacząco ogranicza dopływ tlenu i składników odżywczych do tkanek, utrudniając gojenie się ran i integrację implantu z kością. Badania wykazują, że palacze mają znacznie wyższe ryzyko utraty implantów w porównaniu do osób niepalących. Lekarze zazwyczaj zalecają zaprzestanie palenia na kilka tygodni przed zabiegiem i utrzymanie abstynencji po nim.
Nadużywanie alkoholu, podobnie jak palenie, negatywnie wpływa na zdolności regeneracyjne organizmu. Alkohol osłabia układ odpornościowy, zwiększa ryzyko infekcji i może zaburzać proces gojenia. Choć umiarkowane spożycie alkoholu nie zawsze stanowi przeciwwskazanie, regularne i nadmierne spożywanie może być wskazaniem do odroczenia zabiegu lub podjęcia decyzji o braku możliwości implantacji.
Niewłaściwa higiena jamy ustnej jest kluczowym czynnikiem ryzyka niepowodzenia leczenia implantologicznego. Pacjenci, którzy nie są w stanie lub nie chcą poświęcić czasu na regularne i dokładne czyszczenie zębów oraz implantów, są narażeni na rozwój peri-implantitis – zapalenia tkanek wokół implantu, które może prowadzić do jego utraty. Z tego powodu, lekarz musi ocenić motywację pacjenta do dbania o higienę po zabiegu.
Bruksizm, czyli nawykowe zgrzytanie zębami, zwłaszcza w nocy, może prowadzić do nadmiernego obciążenia implantów, co zwiększa ryzyko ich uszkodzenia lub utraty stabilności. W przypadku stwierdzenia bruksizmu, przed implantacją zazwyczaj konieczne jest wykonanie specjalnej szyny zgryzowej, która chroni implanty przed nadmiernym naciskiem. Czasami wskazana jest również terapia behawioralna lub farmakologiczna.
Dieta uboga w składniki odżywcze, zwłaszcza w wapń i witaminę D, może negatywnie wpływać na kondycję kości i proces ich regeneracji. Choć nie jest to bezpośrednie przeciwwskazanie, lekarz może zalecić suplementację lub zmianę nawyków żywieniowych, aby poprawić ogólną kondycję organizmu i wspierać proces gojenia po zabiegu.
Implanty przeciwwskazania a wiek pacjenta i rozwój kości
Wiek pacjenta, choć rzadko stanowi bezwzględne przeciwwskazanie do implantacji, jest istotnym czynnikiem brane pod uwagę podczas planowania leczenia. Głównym aspektem związanym z wiekiem jest zakończenie rozwoju kośćca. U osób, u których proces wzrostu kości, w tym kości szczęki i żuchwy, nie został jeszcze zakończony, wszczepienie implantów nie jest zalecane. Zazwyczaj jest to okres do około 16-18 roku życia u kobiet i 18-20 roku życia u mężczyzn, jednak indywidualne tempo rozwoju może się różnić. Wczesne wszczepienie implantu w nie w pełni rozwiniętą kość może prowadzić do problemów z integracją, zaburzeń zgryzu, a w przyszłości do konieczności powtórzenia zabiegu.
U pacjentów w podeszłym wieku, głównym wyzwaniem jest często obecność chorób przewlekłych, które mogą wpływać na proces gojenia i zdolność organizmu do regeneracji. Niemniej jednak, wiek sam w sobie nie jest przeszkodą. Wielu starszych pacjentów z dobrym ogólnym stanem zdrowia odnosi sukcesy w leczeniu implantologicznym. Kluczowa jest dokładna ocena stanu zdrowia, uwzględniająca wszystkie przyjmowane leki i współistniejące schorzenia. W przypadku pacjentów w podeszłym wieku, lekarz może zalecić dłuższy okres gojenia lub inne środki ostrożności.
Stan tkanki kostnej jest równie ważny jak wiek biologiczny. U osób starszych częściej obserwuje się osteopenię lub osteoporozę, czyli zmniejszoną gęstość mineralną kości. Osłabiona kość może stanowić wyzwanie dla stabilnego osadzenia implantu i jego długoterminowej trwałości. W takich przypadkach, lekarz może zlecić dodatkowe badania oceniające jakość kości i rozważyć zastosowanie implantów o specjalnej konstrukcji lub przeprowadzenie zabiegów regeneracyjnych.
Należy również pamiętać, że procesy starzenia się organizmu mogą wpływać na zdolność do utrzymania optymalnej higieny jamy ustnej. Pacjenci z ograniczoną sprawnością manualną lub problemami ze wzrokiem mogą potrzebować pomocy w utrzymaniu czystości wokół implantów. W takich sytuacjach, ważne jest wsparcie ze strony opiekunów lub zastosowanie specjalistycznych narzędzi higienicznych.
Podsumowując, choć wiek nie jest jednoznacznym przeciwwskazaniem, wymaga on indywidualnego podejścia i dokładnej oceny stanu zdrowia ogólnego oraz kondycji tkanki kostnej. Kluczowe jest, aby proces decyzyjny był oparty na kompleksowej wiedzy medycznej i realistycznej ocenie potencjalnych korzyści i ryzyk.
Implanty przeciwwskazania a ciąża i okres karmienia piersią
Ciąża i okres karmienia piersią to szczególne stany fizjologiczne, które wymagają szczególnej ostrożności przy rozważaniu zabiegów medycznych, w tym implantacji stomatologicznych. Chociaż ciąża sama w sobie nie jest bezwzględnym przeciwwskazaniem do wszczepienia implantów, większość lekarzy stomatologów zaleca odłożenie procedury do czasu po zakończeniu karmienia piersią. Głównym powodem jest bezpieczeństwo rozwijającego się płodu oraz noworodka.
W trakcie ciąży organizm kobiety przechodzi liczne zmiany hormonalne, które mogą wpływać na stan dziąseł i tkanek przyzębia. Zwiększona podatność na zapalenia dziąseł ciążowych może utrudniać gojenie się rany pooperacyjnej i zwiększać ryzyko infekcji w okolicy implantu. Ponadto, stres związany z zabiegiem chirurgicznym i potencjalny ból mogą być niekorzystne dla przebiegu ciąży.
Leki stosowane podczas i po zabiegu implantacji, takie jak antybiotyki czy środki przeciwbólowe, mogą przenikać do organizmu płodu lub mleka matki. Wybór bezpiecznych dla dziecka preparatów farmakologicznych bywa ograniczony, co stanowi dodatkowe wyzwanie. Lekarz musi dokładnie rozważyć potencjalne ryzyko dla matki i dziecka przed przepisaniem jakichkolwiek leków.
Znieczulenie stosowane podczas zabiegu implantacji również wymaga szczególnej uwagi. Chociaż miejscowe środki znieczulające są zazwyczaj uważane za bezpieczne w umiarkowanych dawkach, decyzja o ich zastosowaniu w ciąży lub okresie karmienia powinna być podejmowana indywidualnie, po konsultacji z lekarzem stomatologiem i ginekologiem.
Okres karmienia piersią również wiąże się z pewnymi ograniczeniami. Choć ryzyko przenikania większości antybiotyków i leków przeciwbólowych do mleka jest mniejsze niż w przypadku płodu, nadal należy zachować ostrożność. Niektóre substancje mogą wpływać na dziecko, dlatego lekarz może zalecić odczekanie pewnego czasu po przyjęciu leków przed karmieniem lub zastosowanie preparatów uważanych za bezpieczne w okresie laktacji.
W praktyce, rekomenduje się, aby kobiety planujące ciążę lub będące w ciąży czy karmiące piersią, skonsultowały się z lekarzem stomatologiem na temat optymalnego czasu na przeprowadzenie zabiegu implantacji. W większości przypadków, najbezpieczniejszym rozwiązaniem jest odłożenie procedury do czasu zakończenia okresu karmienia piersią, aby zapewnić maksymalne bezpieczeństwo zarówno matce, jak i dziecku.