Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Te niewielkie narośla mogą pojawić się na różnych częściach ciała, najczęściej na dłoniach, stopach, łokciach czy kolanach. Zrozumienie przyczyn powstawania kurzajek jest kluczowe dla skutecznego zapobiegania i leczenia. Zakażenie wirusem HPV, który jest przyczyną powstawania kurzajek, następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zainfekowanymi przedmiotami czy powierzchniami.
Wirus HPV jest bardzo powszechny i istnieje wiele jego typów. Niektóre z nich atakują skórę, prowadząc do rozwoju brodawek, podczas gdy inne mogą być związane z poważniejszymi schorzeniami, takimi jak nowotwory narządów płciowych. W kontekście kurzajek, mówimy o typach wirusa HPV, które preferują namnażanie się w komórkach naskórka. Wirus wnika do organizmu przez drobne uszkodzenia skóry, takie jak skaleczenia, otarcia czy pęknięcia. Nawet niewidoczne gołym okiem ranki stanowią otwartą bramę dla wirusa.
Okres inkubacji wirusa, czyli czas od momentu zakażenia do pojawienia się widocznych zmian skórnych, może być różny. Zazwyczaj trwa od kilku tygodni do kilku miesięcy. W tym czasie wirus namnaża się w komórkach skóry, prowadząc do ich nieprawidłowego wzrostu i tworzenia charakterystycznych brodawek. Ważne jest, aby pamiętać, że kurzajki są zaraźliwe i mogą rozprzestrzeniać się na inne części ciała tej samej osoby lub na inne osoby. Drapanie lub skubanie kurzajek może prowadzić do roznoszenia wirusa.
Czynniki takie jak osłabiony układ odpornościowy mogą zwiększać podatność na zakażenie wirusem HPV i rozwój kurzajek. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub infekcji wirusem HIV, są bardziej narażone na cięższe i trudniejsze do leczenia formy brodawek. Szczególną ostrożność powinny zachować osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, ponieważ uszkodzona bariera skórna ułatwia wnikanie wirusa.
Czynniki sprzyjające powstawaniu kurzajek na ciele
Istnieje szereg czynników, które mogą zwiększać ryzyko zarażenia wirusem HPV i tym samym powstawania kurzajek. Wilgotne i ciepłe środowiska stanowią idealne warunki do rozwoju i przetrwania wirusa, dlatego miejsca takie jak baseny, sauny, szatnie czy siłownie są potencjalnymi źródłami zakażenia. Dotykanie wspólnych powierzchni, takich jak podłogi czy poręcze, a następnie dotykanie własnej skóry może prowadzić do przeniesienia wirusa. Dzieci, ze względu na częsty kontakt z rówieśnikami i mniejszą świadomość higieny, są szczególnie narażone na zakażenie.
Osłabiony układ odpornościowy, jak już wspomniano, odgrywa kluczową rolę w podatności na kurzajki. System immunologiczny zdrowego człowieka jest w stanie skutecznie zwalczyć wirusa HPV lub ograniczyć jego rozwój. Jednakże, gdy jego siła jest osłabiona, wirus może łatwiej namnożyć się i wywołać widoczne zmiany skórne. Stres, niedobór snu, niezdrowa dieta czy przewlekłe choroby mogą negatywnie wpływać na funkcjonowanie układu odpornościowego.
Uszkodzenia skóry, nawet te niewielkie, stanowią otwartą drogę dla wirusa HPV. Drobne skaleczenia, otarcia, pęknięcia skóry, szczególnie na dłoniach i stopach, ułatwiają wirusowi wnikanie do głębszych warstw naskórka. Nadmierne pocenie się, zwłaszcza w obrębie stóp, może sprzyjać maceracji skóry, czyniąc ją bardziej podatną na uszkodzenia i infekcje wirusowe. Dlatego osoby cierpiące na nadpotliwość powinny szczególnie dbać o higienę i odpowiednie obuwie.
Częste moczenie skóry, na przykład podczas długich kąpieli lub pracy w wilgotnym środowisku, również może zwiększać ryzyko. Zmiękczona i rozpulchniona skóra jest mniej odporna na działanie patogenów. Warto również pamiętać o możliwości przeniesienia wirusa poprzez kontakt z przedmiotami codziennego użytku, takimi jak ręczniki, obuwie czy przybory toaletowe, jeśli były one używane przez osobę zakażoną. Dzielenie się takimi przedmiotami powinno być ograniczone, szczególnie w miejscach publicznych.
Wpływ wirusa HPV na powstawanie kurzajek na skórze
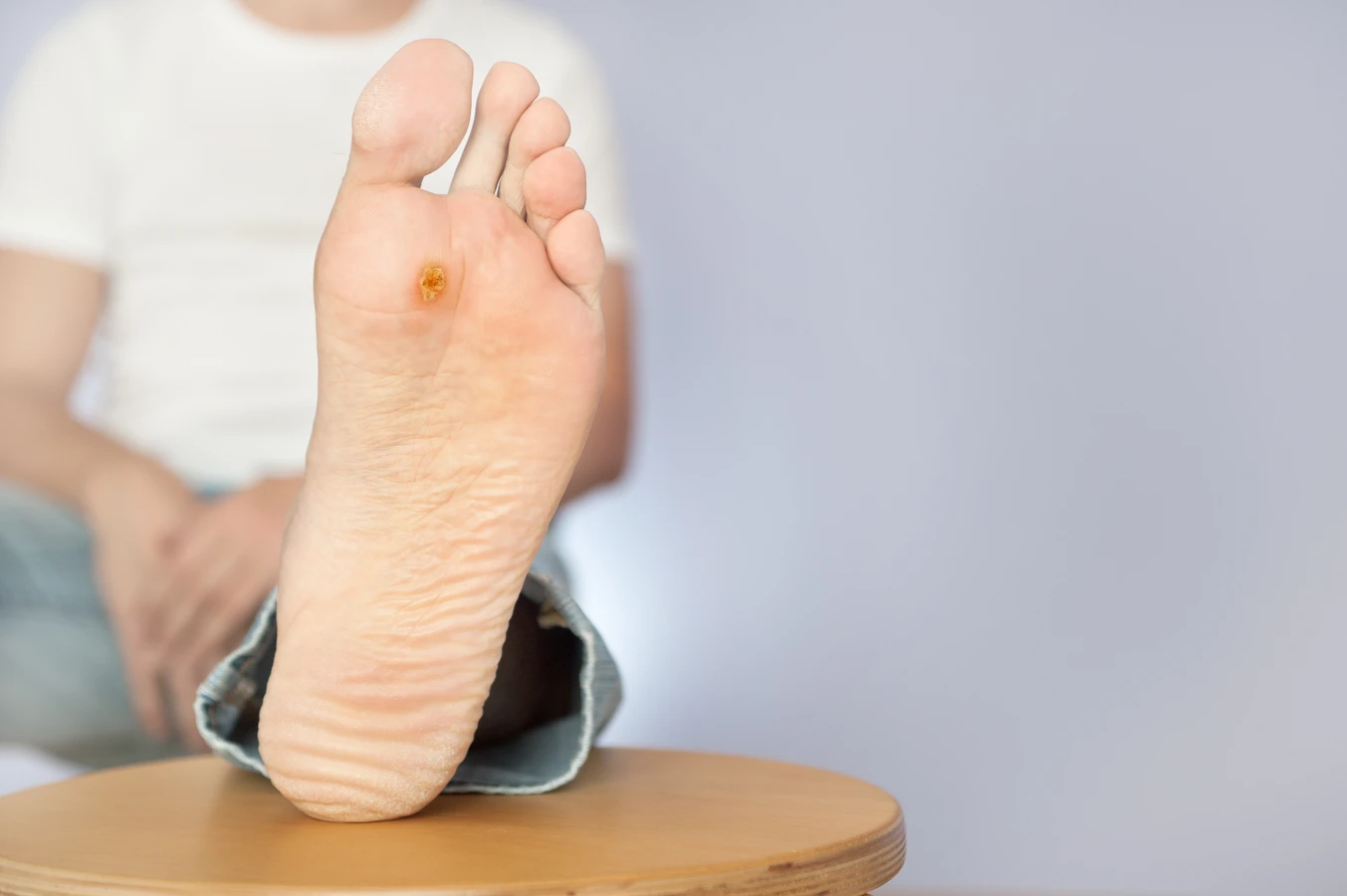
Po wniknięciu wirusa do organizmu przez uszkodzoną skórę, infekuje on komórki nabłonka. Wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza, co prowadzi do zaburzeń w jej cyklu życiowym. Komórki zakażone wirusem HPV zaczynają niekontrolowanie się mnożyć, tworząc charakterystyczne, naskórkowe narośla, które obserwujemy jako kurzajki. Proces ten może trwać od kilku tygodni do kilku miesięcy, co sprawia, że często trudno jest jednoznacznie określić moment i źródło zakażenia.
Warto podkreślić, że nie każdy kontakt z wirusem HPV musi zakończyć się rozwojem kurzajki. Nasz układ odpornościowy często jest w stanie skutecznie zwalczyć wirusa, zanim zdąży on wywołać widoczne objawy. Jednakże, gdy odporność jest osłabiona, wirus ma większe szanse na przetrwanie i namnożenie się. Niektóre osoby mogą być również nosicielami wirusa bez widocznych objawów, ale nadal mogą zarażać innych.
Istotne jest również to, że kurzajki są zmianami łagodnymi i zazwyczaj nie stanowią zagrożenia dla zdrowia. Jednakże, ze względu na ich zaraźliwość oraz potencjalne dolegliwości bólowe (szczególnie w przypadku kurzajek podeszwowych), wielu ludzi decyduje się na ich usunięcie. Samowyleczenie kurzajek jest możliwe, ale może trwać długo, a nawroty są dość częste. W przypadkach uporczywych lub rozległych zmian, konsultacja z lekarzem dermatologiem jest wskazana.
Jak dochodzi do przenoszenia się kurzajek między ludźmi
Przenoszenie się kurzajek, czyli wirusa HPV wywołującego brodawki, odbywa się głównie drogą kontaktową. Bezpośredni kontakt skóra do skóry z osobą zakażoną jest najczęstszym sposobem transmisji wirusa. Dotknięcie kurzajki na ciele innej osoby, a następnie dotknięcie własnej skóry, może prowadzić do zakażenia. Szczególnie łatwo wirus przenosi się, gdy skóra jest uszkodzona lub wilgotna.
Poza bezpośrednim kontaktem, wirus może przetrwać na powierzchniach i przedmiotach, z którymi styka się osoba zakażona. Miejsca publiczne o dużej wilgotności i częstym kontakcie, takie jak prysznice, baseny, szatnie, czy sale gimnastyczne, stanowią idealne środowisko dla wirusa. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia. Wirus może również przenosić się poprzez wspólne używanie ręczników, obuwia, a nawet narzędzi do manicure czy pedicure, jeśli nie są one odpowiednio dezynfekowane.
Samozakażenie, czyli rozprzestrzenianie się wirusa na inne części ciała tej samej osoby, jest również powszechne. Drapanie lub skubanie istniejącej kurzajki może prowadzić do przeniesienia wirusa na inne obszary skóry. Dzieci, bawiąc się i często mając kontakt skóra do skóry, są szczególnie podatne na rozwój nowych kurzajek w różnych miejscach. Wirus może pozostawać w fazie uśpienia przez długi czas, a jego aktywacja może nastąpić w momencie osłabienia odporności organizmu.
Warto również wspomnieć o możliwości przeniesienia wirusa przez drobne przedmioty, takie jak narzędzia używane do usuwania kurzajek w domu, jeśli nie są one odpowiednio sterylizowane. Ponadto, osoby pracujące w zawodach wymagających częstego kontaktu z wodą lub wilgocią, jak np. pracownicy basenów czy osoby zajmujące się czyszczeniem, mogą być bardziej narażone na kontakt z wirusem.
Jak kurzajki mogą pojawić się na dłoniach i palcach
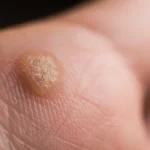
Dłonie i palce są jednymi z najczęstszych miejsc, gdzie pojawiają się kurzajki, znane jako brodawki zwykłe. Wynika to z faktu, że ręce są w ciągłym kontakcie z otoczeniem, dotykając różnorodnych powierzchni, na których mogą znajdować się wirusy HPV. Drobne skaleczenia, zadrapania czy otarcia na skórze dłoni i palców stanowią idealne punkty wejścia dla wirusa.
Dzieci często nabywają kurzajki na dłoniach i palcach poprzez kontakt z rówieśnikami w szkole czy przedszkolu, a także poprzez zabawę na placach zabaw. Wirus może znajdować się na poręczach, zjeżdżalniach czy innych często dotykanych elementach. Nawet nieświadome dotknięcie zainfekowanej powierzchni, a następnie potarcie oka czy nosa, może doprowadzić do przeniesienia wirusa na inne części ciała.
Osoby, które obgryzają paznokcie lub obgryzają skórki wokół paznokci, są szczególnie narażone na rozwój kurzajek na palcach. Drobne ranki powstałe w wyniku tych nawyków ułatwiają wirusowi wniknięcie do tkanki. Ponadto, jeśli osoba ma kurzajkę na dłoni, może nieświadomie przenosić wirusa na palce podczas codziennych czynności, prowadząc do samozakażenia i powstania kolejnych zmian.
Praca z przedmiotami, które mogą być zanieczyszczone wirusem HPV, również zwiększa ryzyko. Dotyczy to na przykład osób pracujących w salonach kosmetycznych, gdzie narzędzia nie są odpowiednio sterylizowane, lub osób, które mają kontakt z różnymi powierzchniami w miejscach publicznych. Wilgotna skóra dłoni, na przykład po długim kontakcie z wodą, jest bardziej podatna na infekcje, co dodatkowo ułatwia wirusowi rozpoczęcie infekcji.
Brodawek na stopach jako wynik infekcji wirusowej
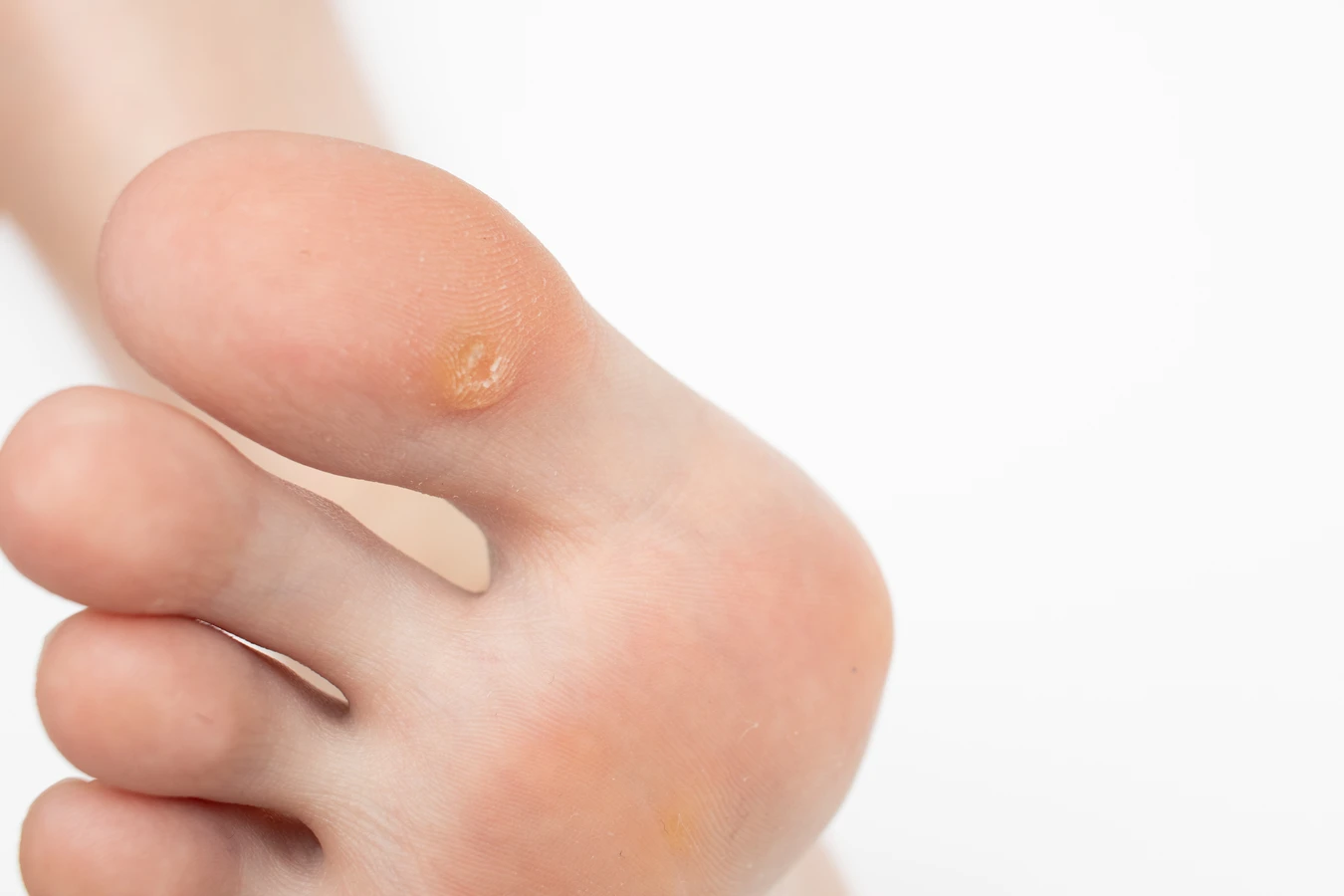
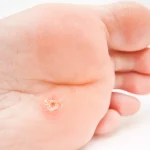
Kurzajki na stopach, znane również jako brodawki podeszwowe, są kolejnym częstym objawem infekcji wirusem HPV. Wirus ten preferuje wilgotne i ciepłe środowisko, dlatego stopy, zwłaszcza w zamkniętym obuwiu, stanowią dla niego dogodne miejsce do rozwoju. Brodawki podeszwowe często są bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry, powodując dyskomfort.
Do zakażenia najczęściej dochodzi w miejscach publicznych, takich jak baseny, sauny, szatnie, czy pod prysznicami. Chodzenie boso w tych miejscach pozwala wirusowi na łatwe wniknięcie przez mikrouszkodzenia skóry stóp. Wirus HPV może przetrwać na wilgotnych powierzchniach przez pewien czas, stanowiąc zagrożenie dla osób, które nie stosują odpowiednich środków ochrony, takich jak klapki.
Osoby z nadpotliwością stóp są szczególnie narażone na rozwój kurzajek podeszwowych. Nadmierna wilgoć osłabia barierę ochronną skóry, czyniąc ją bardziej podatną na infekcje. Dodatkowo, częste noszenie nieoddychającego obuwia, które sprzyja poceniu się, może potęgować problem. Warto wybierać obuwie wykonane z naturalnych materiałów, które pozwalają stopom oddychać.
Podobnie jak w przypadku kurzajek na dłoniach, samozakażenie jest możliwe również na stopach. Jeśli osoba ma brodawkę na jednej stopie, może nieświadomie przenieść wirusa na drugą stopę, na przykład podczas dotykania lub drapania. Rozprzestrzenianie się wirusa może być również spowodowane przez noszenie tych samych skarpetek z osobą zakażoną lub przez używanie wspólnych ręczników do stóp. Warto pamiętać o higienie i nie dzielić się osobistymi rzeczami.
Jak można zapobiegać pojawieniu się kurzajek
Zapobieganie kurzajkom opiera się głównie na unikaniu kontaktu z wirusem HPV i wzmacnianiu naturalnej odporności organizmu. Kluczowe jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych, gdzie ryzyko zakażenia jest wyższe. Należy unikać chodzenia boso w basenach, saunach, szatniach i na publicznych podłogach. Zawsze warto nosić klapki ochronne w takich miejscach.
Ważne jest, aby dbać o skórę, utrzymując ją w dobrej kondycji i chroniąc przed uszkodzeniami. Należy unikać skaleczeń, otarć i pęknięć skóry, a w przypadku ich wystąpienia, szybko je dezynfekować i opatrywać. Regularne nawilżanie skóry, zwłaszcza dłoni i stóp, może pomóc w utrzymaniu jej elastyczności i odporności na wnikanie wirusów. Szczególną uwagę należy zwrócić na stopy, dbając o ich higienę i stosując odpowiednie obuwie, które zapobiega nadmiernemu poceniu się.
Wzmacnianie układu odpornościowego jest fundamentalne dla ochrony przed infekcjami wirusowymi, w tym przed HPV. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to kluczowe elementy wspierające działanie systemu immunologicznego. Warto również rozważyć suplementację witamin, takich jak witamina C czy cynk, po konsultacji z lekarzem.
Istnieją również szczepionki przeciwko HPV, które chronią przed najbardziej niebezpiecznymi typami wirusa, odpowiedzialnymi za raka szyjki macicy i inne nowotwory. Choć szczepienia te nie są skierowane bezpośrednio przeciwko wirusom powodującym kurzajki, mogą przyczynić się do ogólnego zmniejszenia liczby infekcji HPV w populacji. Warto skonsultować się z lekarzem w sprawie możliwości zaszczepienia.
Kiedy należy zgłosić się do lekarza z problemem kurzajek
Chociaż większość kurzajek jest łagodnymi zmianami skórnymi i można je leczyć domowymi sposobami lub w aptece, istnieją sytuacje, w których konsultacja z lekarzem dermatologiem jest zdecydowanie wskazana. Jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak twarz lub okolice narządów płciowych, należy niezwłocznie udać się do specjalisty. W tych obszarach skóra jest bardziej wrażliwa, a nieprawidłowe leczenie może prowadzić do powikłań lub pozostawienia blizn.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, na przykład cierpiące na cukrzycę, choroby autoimmunologiczne lub przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej uporczywe, rozległe i trudniejsze do wyleczenia. Lekarz będzie w stanie dobrać odpowiednią metodę leczenia, która będzie bezpieczna i skuteczna w ich przypadku.
Jeśli kurzajka jest bolesna, krwawi, zmienia kolor, kształt lub rozmiar, może to być sygnał, że nie jest to zwykła brodawka. W takich przypadkach konieczna jest wizyta u lekarza, aby wykluczyć inne, potencjalnie groźniejsze schorzenia skóry, takie jak zmiany nowotworowe. Samodzielne próby usuwania takich zmian mogą być niebezpieczne.
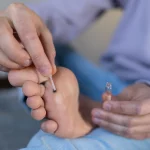
Warto również skonsultować się z lekarzem, jeśli domowe metody leczenia okazują się nieskuteczne lub jeśli kurzajki nawracają pomimo stosowania różnych terapii. Dermatolog dysponuje szerszym wachlarzem metod leczenia, w tym krioterapia, laseroterapia czy elektrokoagulacja, które mogą być bardziej efektywne w trudnych przypadkach. Lekarz pomoże również zidentyfikować czynniki sprzyjające nawrotom i wdrożyć odpowiednią profilaktykę.